E' una malattia degenarativa non infiammatoria caratterizzata da un progressivo assottigliamento e sfiancamento della cornea.
Come si presenta
La cornea è strutturalmente e biomeccanicamente debole. Sono presenti alterazioni a carico del collagene corneale (70% dei
costituenti della conrea), della sua organizzazione, della sostanza intercellulare, apoptosi e necrosi cheratocitaria con
alterazioni prelevanti o esclusive a carico dello stroma anteriore-intermedio e nella lamina di Browmann. Solo nelle fasi tardive sono conivolti gli strati corneali più profonti: lo stroma profondo e talvolta la membrana di Descement sviluppano delle scie verticali biancastre dette "strie di Vogt". Nei casi più avanzati la cornea presenta, all'osservazione laterale, un aspetto a tronco di cono e protrude in avanti più del normale.
Quando insorge
Ha esordito puberale (12-15) a carico della cornea centrale o paracentrale prima di uno degli occhi poi, in media dopo 2-5 anni, anche di quello controlaterale. Può comparire in ètà infantile o anche dopo i 40 anni. Raramente (10% casi) può essere
unilaterale.
Qual è l'incidenza
I dati in letteratura parlano di un'incidenza di 1/2000(1) nuovi casi l'anno, ma con le attuale capacità diagnostiche si arriva oggi a 1/600.
Come si progredisce
La malattia Tende a progredire lentamente ed in genere si stabilizza intorno ai 30-45 anni. In circa il 10 - 15% dei casi l'evoluzione è pù rapida e severa. Purtroppo è impossibile prevedere se la cornea si sfiancherà tanto da portare una grave alterazione visiva, nè il quali tempi ciò potrebbe verificarsi. Infatti la gravità della malattia non è correlabile all'età in cui essa compare nè all'acuità visiva alla diagnosi. In ogni caso il primo occhio coinvolto sarà quello che svilupperà la maggiore deformazione. Vi sono pazienti in cui la malattia progredisce rapidamente nel giro di pochi mesi per poi stabilizzarsi per molti anni; potranno poi avere un altro periodo di rapido peggioramento, seguito da un lungo tempo di stabilità. Altre persone peggiorano molto lentamente ma inesorabilmente.
Cosa comporta
Il 20% dei pazienti affetti da cheratocono può andare incontro ad intervento di cheratoplastica. Il cheratocono costituisce la
maggiore causa di trapianto di cornea in Italia ed Europa. Elementi clinici e strumentali I parametri oggi a disposizione per diagnosticare un cheratocono sono numerosi, dai dati anamnestici alla storia clinica, alla "batteria"di esami disponibili (topografia, pachimetria, aberrometria, ecc).
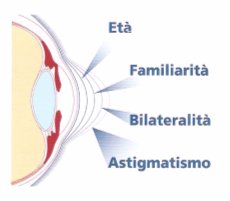
- Familiarità
E' un fattore di rischio per lo sviluppo del cheratocono. L'incidenza di cheratocono tra i familiari di individui affetti è compresa tra il 4% e il 23,5%.
- Età di comparsa
Generalmente 12 - 15 anni.
- Bilateralità
Frequente (90% dei casi).
- Anamnesi e oftralmometra
La comparsa di astigatismo in pazienti in cui sicuramente non era presente deve inevitabilmente attivare le procedure
diagnostiche e, se non si arriva ad una diagnosi di certezza, è necessario ripeterle dopo qualche mese sopratutto se si tratta di un giovane.
|
 |
Cross-Linking corneale.
E' oggi disponibile una tecnica innovativa chiamata cross-linking o "intreccio" del collagene corneale che consiste nella
iniziale disepitelizzazione della cornea e successiva foto-polimerizzazione delle fibre stromali per aumentare la rigidità e la
resistenza alla cherectasia attraverso l'azione combinata di una sostanza fotosensibilizzante (Riboflavina) con l'irraggiamento mediante lace ultravioletta a bassa intensità (UV-A) Essa permette una sorta di "congelamento" del collagene stromale con conseguente aumento della stabilità biomeccanica della cornea, che nel cheratocono è ridotta del 50% rispetto al normale a causa della riduzione del numero dei legami inter-fibrillari nelle fibre del collagene.
La metodica può essere ripetuta in caso di ripresa della cheratectasia. Essa appare molto promettente nell'arrestare o rallentare la progressione del cheratocono, migliorando l'acuità visiva nel 65% dei pazienti trattati. Il trattamento viene effettuato ambulatorialmente in sala operatoria in asepsi e in anestesia topica ed ha una durata complessiva di 30minuti. E' semplice tecnicamente, di basso costo a meno invasivo di tutte le altre proposte terapeutiche.
La tecnica potrebbe consentire una riduzione della necessità di trapianti corneali, se applicata al cheratocono ancora in fase rifrattiva, intorno al 50%. Occorre inoltre tener presente che la chirurgia del trapianto di cornea, lamellare e perforante, è complessa e non scerva da complicanze, anche gravi, che richiedono lunghi periodi riabilitativi. |
